작가:
Joan Hall
창조 날짜:
1 2 월 2021
업데이트 날짜:
1 칠월 2024

콘텐츠
건강한 임신 초기에 수정란은 나팔관을 통해 이동하여 자궁에 고정됩니다. 자궁외 임신 중에 난자는 일반적으로 나팔관의 다른 위치로 옮겨집니다. 자궁외 임신은 생명을 위협하며 특히 임신이 종료된 경우 응급 의료 조치가 필요하므로 증상을 인식할 수 있는 것이 중요합니다.
단계
1/3부: 자궁외 임신의 증상 인식하기
 1 임신 초기 증상을 모니터링합니다. 자궁외 임신이 손상된 일부 여성은 의사에게 달려가거나 긴급한 구조를 위해 구급차에 갈 때까지 자신의 임신에 대해 알지 못합니다. 이것은 다음을 포함하여 임신의 초기 징후를 알고 식별하는 것이 매우 중요하다는 것을 의미합니다.
1 임신 초기 증상을 모니터링합니다. 자궁외 임신이 손상된 일부 여성은 의사에게 달려가거나 긴급한 구조를 위해 구급차에 갈 때까지 자신의 임신에 대해 알지 못합니다. 이것은 다음을 포함하여 임신의 초기 징후를 알고 식별하는 것이 매우 중요하다는 것을 의미합니다. - 월경의 소멸
- 유선의 통증
- 메스꺼움 및 구토("입덧")
 2 복부 및 골반 통증을 심각하게 받아들이십시오. 골반 한쪽에 하복부, 골반 부위 또는 하복부 통증이 있는 경우 자궁외 임신을 의심할 수 있습니다. 통증이 지속되거나 심해지거나 다른 증상이 동반되면 즉시 의사의 진찰을 받으십시오.
2 복부 및 골반 통증을 심각하게 받아들이십시오. 골반 한쪽에 하복부, 골반 부위 또는 하복부 통증이 있는 경우 자궁외 임신을 의심할 수 있습니다. 통증이 지속되거나 심해지거나 다른 증상이 동반되면 즉시 의사의 진찰을 받으십시오.  3 허리 통증에주의하십시오. 요통은 다양한 이유로 발생할 수 있지만 요통, 특히 요통이 다른 증상과 함께 고통받는 경우에는 의사의 진찰을 받으십시오.
3 허리 통증에주의하십시오. 요통은 다양한 이유로 발생할 수 있지만 요통, 특히 요통이 다른 증상과 함께 고통받는 경우에는 의사의 진찰을 받으십시오.  4 질 출혈을 조심하십시오. 비정상적인 질 출혈은 자궁외 임신의 징후이지만 불행히도 이 징후는 또한 감지하기 가장 어려운 징후 중 하나입니다. 당신이 임신했다는 것을 알고, 이것이 조기 유산이라고 결정할 수 있습니다.
4 질 출혈을 조심하십시오. 비정상적인 질 출혈은 자궁외 임신의 징후이지만 불행히도 이 징후는 또한 감지하기 가장 어려운 징후 중 하나입니다. 당신이 임신했다는 것을 알고, 이것이 조기 유산이라고 결정할 수 있습니다.  5 자궁외 임신의 종료 징후를 찾으십시오. 자궁외 임신이 종료되면 증상이 더욱 악화될 수 있습니다. 이 시점에서 상태는 잠재적으로 치명적이므로 다음을 주의 깊게 관찰하십시오.
5 자궁외 임신의 종료 징후를 찾으십시오. 자궁외 임신이 종료되면 증상이 더욱 악화될 수 있습니다. 이 시점에서 상태는 잠재적으로 치명적이므로 다음을 주의 깊게 관찰하십시오. - 현기증과 실신
- 직장의 통증이나 압박감
- 낮은 혈압
- 추가 어깨 통증
- 갑작스럽고 심한 복부 및 골반 통증
2/3부: 위험 요소 고려
 1 임신 기록을 고려하십시오. 어떤 여성들은 자궁외 임신의 원인을 결코 알지 못하지만 위험을 증가시키는 것으로 보이는 특정 요인이 있습니다. 첫 번째는 자궁외 임신의 병력입니다. 이전에 사례가 있었다면 다른 사례가 발생할 위험이 높습니다.
1 임신 기록을 고려하십시오. 어떤 여성들은 자궁외 임신의 원인을 결코 알지 못하지만 위험을 증가시키는 것으로 보이는 특정 요인이 있습니다. 첫 번째는 자궁외 임신의 병력입니다. 이전에 사례가 있었다면 다른 사례가 발생할 위험이 높습니다.  2 생식 건강을 고려하십시오. 성병, 골반 염증성 질환, 자궁내막증 및 나팔관의 선천적 문제는 모두 자궁외 임신의 위험을 증가시킵니다.
2 생식 건강을 고려하십시오. 성병, 골반 염증성 질환, 자궁내막증 및 나팔관의 선천적 문제는 모두 자궁외 임신의 위험을 증가시킵니다. - 나팔관 및 기타 골반 수술을 포함한 생식기 수술은 위험을 증가시킵니다.
 3 불임 치료가 위험을 증가시킬 수 있음을 인식하십시오. 이미 불임약을 사용했거나 체외 수정을 경험한 경우 자궁외 임신의 위험이 높습니다.
3 불임 치료가 위험을 증가시킬 수 있음을 인식하십시오. 이미 불임약을 사용했거나 체외 수정을 경험한 경우 자궁외 임신의 위험이 높습니다.  4 IUD는 위험을 증가시킨다는 것을 기억하십시오. 임신을 예방하기 위해 자궁 내 장치(IUD)를 사용하는 여성은 피임 방법이 효과가 없고 임신하게 되면 자궁외 임신이 발생할 위험이 증가합니다.
4 IUD는 위험을 증가시킨다는 것을 기억하십시오. 임신을 예방하기 위해 자궁 내 장치(IUD)를 사용하는 여성은 피임 방법이 효과가 없고 임신하게 되면 자궁외 임신이 발생할 위험이 증가합니다.  5 연령 요인. 35세 이상의 여성은 자궁외 임신을 할 가능성이 더 높습니다.
5 연령 요인. 35세 이상의 여성은 자궁외 임신을 할 가능성이 더 높습니다.
3/3부: 자궁외 임신 진단 및 치료
 1 즉시 의사의 진료를 받으십시오. 자궁외 임신이 의심되는 경우 임신 검사 양성 여부에 관계없이 가능한 한 빨리 의사나 응급실에 연락하십시오.
1 즉시 의사의 진료를 받으십시오. 자궁외 임신이 의심되는 경우 임신 검사 양성 여부에 관계없이 가능한 한 빨리 의사나 응급실에 연락하십시오.  2 임신을 확인합니다. 아직 임신 테스트를 하지 않았다면 의사가 할 것입니다. 난자가 자궁에 있든 다른 곳에 있든 관계없이 임신 테스트는 양성일 것입니다.
2 임신을 확인합니다. 아직 임신 테스트를 하지 않았다면 의사가 할 것입니다. 난자가 자궁에 있든 다른 곳에 있든 관계없이 임신 테스트는 양성일 것입니다.  3 골반 검사를 받으세요. 실제로 임신한 경우 의사는 정기적인 골반 검사를 시작할 것입니다. 특정 부위의 통증이나 가시적인 부위의 통증을 확인합니다. 동시에 그는 증상에 대한 눈에 보이는 원인이 있는지 확인합니다.
3 골반 검사를 받으세요. 실제로 임신한 경우 의사는 정기적인 골반 검사를 시작할 것입니다. 특정 부위의 통증이나 가시적인 부위의 통증을 확인합니다. 동시에 그는 증상에 대한 눈에 보이는 원인이 있는지 확인합니다. 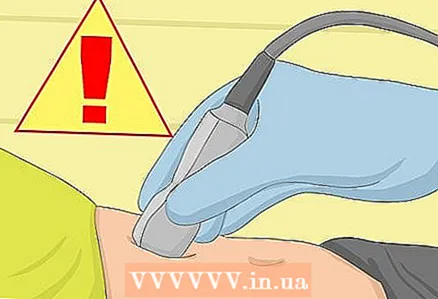 4 초음파 검사를 요청하십시오. 의사가 자궁외 임신을 의심하는 경우 즉시 질 초음파를 받아야 합니다. 의사는 작은 장치를 질에 삽입하여 초음파 검사를 받고 자궁외 임신의 징후를 찾습니다.
4 초음파 검사를 요청하십시오. 의사가 자궁외 임신을 의심하는 경우 즉시 질 초음파를 받아야 합니다. 의사는 작은 장치를 질에 삽입하여 초음파 검사를 받고 자궁외 임신의 징후를 찾습니다. - 때때로 자궁외 임신은 초음파 검사에서 보기에는 너무 일찍 나타날 수 있습니다. 이 경우, 그리고 증상이 경미하거나 의심스러운 경우 의사는 귀하를 등록하고 나중에 두 번째 초음파를 예약할 수 있습니다. 한 달이 지나면 임신이 정상이든 자궁외이든 상관없이 초음파 검사에서 볼 수 있어야 합니다.
 5 자궁외 임신을 끝내는 동안 구급차를 찾으십시오. 심한 출혈, 쇼크 증상 또는 기타 자궁외 임신 중절 징후가 있는 경우 의사는 예비 검사를 건너뛰고 수술로 진단 및 치료를 진행합니다.
5 자궁외 임신을 끝내는 동안 구급차를 찾으십시오. 심한 출혈, 쇼크 증상 또는 기타 자궁외 임신 중절 징후가 있는 경우 의사는 예비 검사를 건너뛰고 수술로 진단 및 치료를 진행합니다.  6 임신이 불가능하다는 것을 이해하십시오. 자궁외 임신의 유일한 치료법은 발달 중인 세포를 제거하는 것입니다. 이것은 수술을 통해 이루어집니다.
6 임신이 불가능하다는 것을 이해하십시오. 자궁외 임신의 유일한 치료법은 발달 중인 세포를 제거하는 것입니다. 이것은 수술을 통해 이루어집니다. - 어떤 경우에는 나팔관이 제거될 수 있습니다. 이런 일이 발생하면 많은 여성이 하나의 나팔관으로도 성공적으로 재임신합니다.
팁
- 자궁외 임신이 있는 경우 미래에 아기를 가질 수 있다는 사실을 알아두십시오. 미래 임신의 성공 여부는 전반적인 건강 상태와 자궁외 임신을 포함한 여러 요인에 따라 달라집니다. 귀하의 특정 상황에 대해 의사와 상담하십시오.
- 다시 임신을 시도하기 전에 의사와 상의해야 합니다. 특정 상황에 따라 의사는 다시 임신을 시도하기 전에 3-6개월을 기다려야 한다고 주장할 수 있습니다.
- 대부분의 자궁외 임신은 예방할 수 없지만 나팔관을 손상시킬 수 있는 모든 것을 피함으로써 위험을 줄일 수 있습니다. 여기에는 안전한 성관계와 성병 및 기타 성병 및 생식 질환에 대한 치료가 포함됩니다.
- 죄책감을 느끼거나 스스로를 처벌하지 마십시오. 대부분의 자궁외 임신은 예방할 수 없습니다. 당신이 아무 잘못도 하지 않았을 가능성이 매우 큽니다. 자궁외 임신은 당신의 잘못이 아닙니다.
- 자궁외 임신 후 격렬한 감정을 느낀다면 이것이 완전히 정상이라는 것을 알아두십시오. 유산 경험이 있는 사람들을 위한 상담이나 지원 그룹 가입을 고려하십시오.
경고
- 자궁외 임신은 치명적입니다. 가능하다고 생각되면 기다리지 마십시오. 즉시 의사의 진료를 받으십시오.